El cruce entre ciudad y salud, dónde pararse y hacia dónde ir
Diana Andrea Giambiagi
Prácticas intersectoriales para ciudades más saludables en América Latina.
Agradecimientos por colaboración:
Bibiana García (coautora de Guía para Ciudades más Saludables)
Barbara Zamora (CAF, directora del proyecto: Guía para Ciudades más Saludables)
Ana Ortigoza (PAHO, revisora)
Para los arquitectos, aquellos que iniciamos nuestro entrenamiento con los últimos coletazos de los “maestros del movimiento moderno”, una ciudad saludable era una ciudad organizada, eficiente y llena de luz y aire, con una clara separación de funciones y un fuerte énfasis en la higiene y la modernización. Pero, ¿resultaron las visiones de “salubridad urbana” del movimiento moderno realmente saludables para la vida en las ciudades? Claramente no. Desde la formalización de la planificación urbana como una disciplina diferente de la arquitectura o el urbanismo, se han alzado innumerables voces, y algunos vozarrones como el de Jane Jacob[1], que se ocuparon de denunciar las grandes operaciones urbanas de “saneamiento” en las ciudades (particularmente de las políticas de “renovación urbana” y de “erradicación de tugurios” propuestas por el gobierno federal de EEUU). Pero esto es historia del siglo pasado.
Los debates contemporáneos dentro de la disciplina del diseño urbano y la arquitectura han intentado reformular estos principios de la modernidad e incluso la posmodernidad. Para Jan Gehl[2], las ciudades saludables priorizan los espacios públicos vibrantes, con actividades definidas en detalle, con la participación de los usuarios; promueven el transporte activo a través de la infraestructura peatonal y ciclista; y fomentan la interacción social a través de la mixtura de usos. Luego, ha habido un contagio global de la “ciudad de los 15 minutos” originado en París, un excelente marketing de una ciudad que siempre fue de cercanías y de mucha oferta de transporte público. Una ciudad que está pensando más en el transporte público gratuito y en la resolución de conflictos socioculturales que preocupada por la densidad y la proximidad.
Sin embargo, la concepción de salud en las ciudades requiere ser ampliada. En 2020, el Banco de Desarrollo de América Latina (CAF) y la Organización Panamericana de la Salud (OPS) se asociaron para crear una guía dirigida a las agencias locales responsables de la salud urbana. La guía tenía como objetivo promover un enfoque multidimensional para diseñar entornos urbanos más saludables e inclusivos en la región. Buscaba revisar la planificación urbana desde una perspectiva de salud, ofreciendo un marco conceptual y ejemplos prácticos para las agencias locales de planificación urbana. Como especialista en desarrollo urbano regional, formé parte del extenso equipo; y junto a Bibiana García, especialista en políticas públicas de salud, y la CAF[3] estructuramos la publicación. Fue una experiencia sumamente enriquecedora. Por primera vez en más de 20 años de profesión me tocó trabajar en directo con documentos, agencias y expertos en políticas de salud. Una de las principales conclusiones de esta iniciativa fue el desafío que representan los marcos administrativos existentes para permitir la acción conjunta entre las agencias encargadas de la planificación urbana, la salud, el desarrollo económico y ambiental en las ciudades latinoamericanas. Los hallazgos destacaron la necesidad de un enfoque transformador centrado en la gobernanza intersectorial. Y no solo por la necesidad de acción conjunta, sino también para aprovechar el gran bagaje que cada disciplina tiene.
La investigación reveló el estado avanzado de las disciplinas relacionadas con la salud en la definición de la salud urbana, la resiliencia, las disparidades de género y la vulnerabilidad. Mientras que la Planificación Urbana tiende a centrarse más en la ejecución física de entornos urbanos, entendiendo la salud como una consecuencia de la buena urbanización; las disciplinas de la salud han desarrollado una comprensión más profunda de los factores intersectoriales que influyen en la salud y la equidad. Dos conceptos concentran la atención que la salud confiere a la integralidad y la interdisciplina: el concepto de “determinantes sociales de la salud” y el de “una sola salud”. De ambos hablaré a continuación como ejemplos potenciales de acercamiento y para el trabajo conjunto.
Ambas disciplinas adhieren sistemáticamente a los Objetivos de Desarrollo Sostenible (ODS). La Nueva Agenda Urbana, relacionada con la planificación urbana y el medio ambiente, proporciona un marco consensuado y un respaldo de recursos para avanzar en la creación y transformación de ciudades más saludables. El Consenso de Shanghái sobre Ciudades Saludables, con su énfasis en los “determinantes sociales de la salud” y el enfoque de “una sola salud”, podría ofrecer una base conceptual innovadora para nuestra disciplina. Cabe remarcar que esta declaración fue firmada por más de 100 alcaldes en el 2016 (varios latinoamericanos), y que hace foco en el rol que desempeña el ámbito local, que es donde se forja la salud. Con esto quieren destacar que son “los entornos de la vida cotidiana, en los barrios y comunidades en los que personas de todas las edades viven, aman, trabajan, estudian y juegan” los que realmente mejoran o afectan la salud de las personas. Por ello, la salud debe ocupar un lugar central en los programas de todos los alcaldes. Y, por derivada directa, en las agendas del planeamiento urbano y de la definición física de la ciudad.
El concepto de Determinantes Sociales de la Salud ya lleva casi dos décadas desde el enunciado formal que hiciera la Organización Mundial de la Salud (OMS)[4]. Este concepto trata de un conjunto de factores estructurales que ejercen una influencia determinante en el estado de salud de las personas. Inicialmente, el foco se puso en los determinantes sociales, en particular de la distribución del poder, los ingresos y los bienes y servicios; las circunstancias que rodean la vida de las personas, tales como su acceso a la atención sanitaria, la escolarización y la educación; sus condiciones de trabajo y ocio; y el estado de su vivienda y entorno físico. Hoy la OMS trabaja sobre un espectro muy amplio y variado de determinantes, distinguiendo particularmente los ambientales. Recurriendo a las palabras de la OMS, “la expresión 'determinantes sociales' resume pues el conjunto de factores sociales, políticos, económicos, ambientales y culturales que ejercen gran influencia en el estado de salud”.[5]
Lo que ponen de manifiesto estos “factores determinantes” es que la salud y la equidad en salud no están exclusivamente determinadas por las políticas de salud pública. A la planificación urbana le competen los factores territoriales: gestión de los recursos (naturales, infraestructuras físicas existentes, etc., calidad del aire, del agua y de la calidad del entorno en general), los usos de suelo (compatibilidades, densidades adecuadas y demás), la configuración urbana (orientaciones, asoleamiento, vínculos con áreas naturales), las redes de transporte y movilidad, y los espacios y elementos verdes. Claramente podemos identificar muchas competencias disciplinares dentro de estos factores. En la ilustración se distinguen competencias de ambas disciplinas (la planificación urbana y territorial y las de salud) en relación a los determinantes de salud urbana.
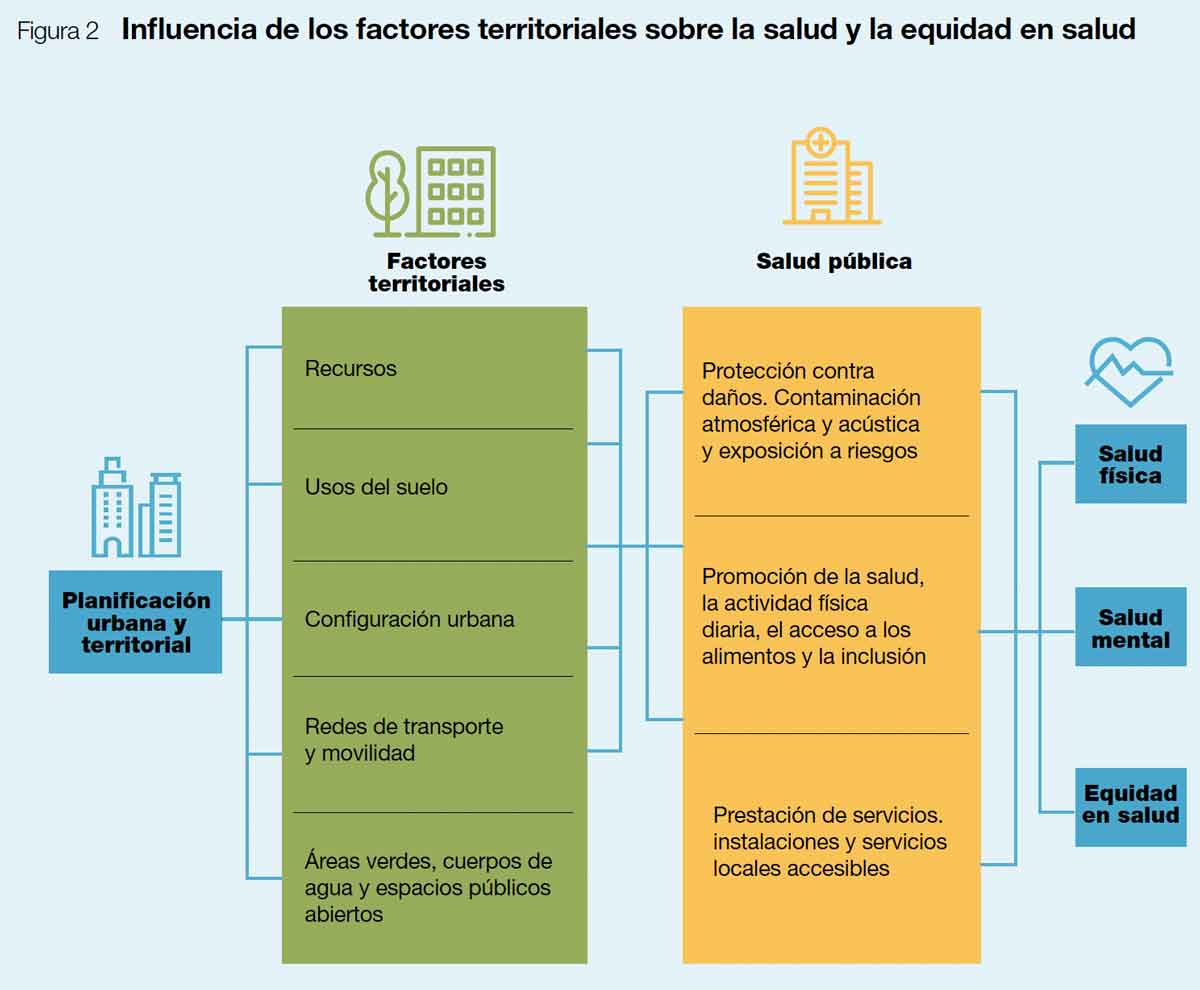
Ilustración 1: Influencia de los factores territoriales sobre la salud y la equidad en salud. Fuente: Adaptado de Lan et al. (2018) por OMS y ONU-Hábitat (2021), por las autoras de la Guía para Ciudades más Saludables (CAF, 2023).
Más recientemente, la misma OMS y tres organizaciones internacionales más[6] han comenzado a trabajar juntas en un enfoque que puede resultar incluso más transformador para la planificación del territorio. Y digo el territorio porque en esta definición lo urbano se desdibuja. El postulado de “una sola salud” se basa en que la salud de las personas, los animales y los ecosistemas están estrechamente interrelacionadas. Los cambios en estas relaciones pueden aumentar el riesgo de que aparezcan y se propaguen nuevas enfermedades humanas y animales. Es más integral que la visión tradicional de “naturaleza como soporte de lo construido” y la “fauna y flora” como meros “escenarios saludables” de los entornos urbanos.
A mi modo de ver, este concepto erosiona la clásica dicotomía urbano-rural que atraviesa nuestra disciplina: campo productivo vs. centro poblado servido por la producción. Y esta salud unificada resulta tanto más relevante desde la pandemia del COVID-19. Sin embargo, cuando uno revisa lo actuado hasta la fecha, este abordaje aún no ha producido una reflexión espacial. Más bien se ha centrado en la necesidad de diálogo y de gestión intersectorial. Nos toca a los especialistas espaciales hacer nuestro aporte. Tal vez debemos provocar un acercamiento entre los cambios que nuestras disciplinas proponen: sobre las infraestructuras basadas en procesos naturales; la construcción y conexión de espacios verdes en red; y la movilidad no motorizada, entre alguno de los conceptos que claramente son de nuestra competencia.
Y esto porque, no nos quitemos protagonismo, a lo largo de las décadas, la planificación urbana, las ingenierías y la arquitectura han desarrollado instrumentos y recursos importantísimos para salvaguardar y promover los activos ambientales urbanos; planificar usos mixtos del suelo y densidades efectivas; diseñar formas urbanas que mejoren la calidad del aire y optimicen la radiación solar de los edificios; proporcionar espacios públicos y verdes de calidad; y replantear la movilidad para las personas y bienes en lugar de solo la circulación de vehículos.
En cambio, en cuanto a la gobernanza urbana más saludable, la OMS y la OPS han sido líderes en la región durante décadas, esforzándose por lograr salud, bienestar y equidad. La planificación urbana puede mejorar estos esfuerzos definiendo proyectos físicos y gestionando y monitoreando el entorno urbano como un continuo y un activo vital de la ciudad. Existen numerosos objetivos y propósitos comunes entre los dos campos: generar accesibilidad, bienestar y equidad, y garantizar y universalizar los derechos. El desafío radica en fusionar estos objetivos en una agenda conjunta.
A nivel regional, SALURBAL[7] resulta un buen exponente del potencial del trabajo conjunto. SALURBAL ha buscado entender el impacto de los entornos urbanos en los resultados de salud, las inequidades en salud y la sustentabilidad ambiental en las ciudades de América Latina. Y, con este entendimiento, informar las políticas públicas y las intervenciones urbanas para crear ciudades más saludables, equitativas y sostenibles. Ha generado importantísima información científica que nos está sirviendo para acercar las orillas entre la investigación y la práctica de proyectos urbanos. Desde el 2016 al 2023 han cruzado información georreferenciada de unas 370 ciudades de más de 100.000 habitantes en 11 países latinoamericanos (entre los que se encuentra Argentina, con datos sobre 33 ciudades desagregados en 110 sub-unidades geográficas y más de 2400 barrios). La mitad de los datos georreferenciados corresponden a datos sobre salud: esperanza de vida, mortalidad, riesgos de salud, comportamientos y violencia. Los otros datos podrían ser considerados datos sobre exposición o características físicas, sociales o económicas particulares de cada unidad territorial[8]. Entre los socioeconómicos, se cuenta con datos sobre equidad social, como indicadores de pobreza, desigualdad de ingresos, educación, empleo y segregación. Los datos y patrones concernientes con las dimensiones físicas incluyen: forma urbana, paisaje urbano, condiciones de la vivienda, congestión de tránsito, contaminación del aire, ambiente natural y parques, o diseño de las calles. Lo que lo hace tremendamente interesante para los planificadores y diseñadores urbanos. La conclusión más indudable es que la situación de la salud en las ciudades de la región es muy heterodoxa. Pero en particular, el análisis de datos ha servido para conectar con evidencia científica, por ejemplo, los patrones de viaje con acceso a alimentos sanos y las consecuencias en niveles de diabetes o de depresión de la población. O también cómo se puede usar el Google Street View para investigar la relación entre salud y paisaje urbano.
En Belo Horizonte, una ciudad con más de 2,1 millones de habitantes en sudeste brasilero, el Observatorio de Salud Urbana (OSUBH)[9] está utilizando para su Proyecto BH-Viva, estudios sistemáticos basados en métodos cuantitativos, cualitativos y de diseño comparado para registrar cambios en los “determinantes sociales de salud” en las áreas nomencladas como Zonas Especiales de Interés Social (ZEIS)[10]. En estas zonas los municipios flexibilizan las regulaciones de uso y ocupación del suelo urbano para lograr la formalización de asentamientos informales. Así, el proyecto de OSUBH compara cinco áreas con intervenciones de transformación urbana y otras cinco que no han recibido el programa PAC-Vila Viva[11]. Se georreferenciaron los datos de salud desde el 2002 hasta el 2025 y se realizaron encuestas de hogares y entrevistas cualitativas en el 2017 y 2018, donde se evaluaban los servicios de salud, características percibidas del entorno urbano, estilos y calidad de vida y percepciones sobre las intervenciones; y finalmente en el 2019, se compararon los cambios en los “Determinantes Sociales de la Salud”, y se evaluó y comparó el impacto de la epidemia de Covid-19 en las mismas áreas. En instancias preliminares se registraron diferencias intra-urbanas en mortalidad proporcional por grupos de edad. En la ciudad formal, entre el 2002 y 2012 el índice de mortalidad se mantuvo estable, mientras que aumentó en las zonas sin ninguna intervención y disminuyó en las ZEIS con intervención.
Otro camino transitado que aúna desde su concepción al diseño urbano y a la salud es el concepto de “ciudad restauradora” (Restorative City), desarrollado por una psiquiatra y especialista en sistemas de salud pública (Layla McCay) y una psicóloga y paisajista (Jenny Roe, Universidad de Virginia), dentro del Centro para el Diseño Urbano y la Salud Mental (UD/MH). El abordaje pone en foco el camino de ida y vuelta entre la definición física de la ciudad (y concretamente de los espacios próximos) que afecta a la salud mental y de cómo la salud mental transforma a los entornos urbanos de una forma muy concreta. Y confirma con datos duros la relación directa que existe entre la exposición a ambientes naturales y la salud mental dentro de las ciudades. Lo destacable es que este equipo ha superado la inercia de las observaciones interdisciplinares y ha producido categorías de análisis y de diseño (espacio verde, elementos azules, juego, vecindad, inclusión y sensorial) para producir espacios que apoyen a la salud mental y el bienestar en las ciudades. Y aplicando los principios de diseño seleccionados, han analizado más de 20 ciudades en el mundo (lamentablemente no hay ningún caso de estudio en América Latina).
Los planificadores urbanos, urbanistas y diseñadores del espacio público y la infraestructura urbana deberíamos retroalimentar estos trabajos científicos, las investigaciones del sector salud, formar parte de equipos interdisciplinarios y acercar nuestros saberes. Por suerte, ya hemos aceptado que no hay diseño de ciudad sin interdisciplina. Frecuentamos (y dependemos) de nuestros colegas ingenieros de transporte, de diseño de señalización horizontal, especialistas en canalizaciones, en cuantificación de emisiones, especialistas en buffers industriales, ambientalistas, antropólogos urbanos, etc., etc. Ahora toca acercarse a terrenos no tan transitados. Es clave encontrar un lenguaje consensuado, objetivos a largo plazo y recursos para una construcción conjunta.
[1] Recordemos que Jane Jacob era periodista y, viviendo en Nueva York se le opuso al poderoso Robert Moses, apodado entonces el “maestro constructor”, quien fuera responsable de la construcción de parques, autopistas, puentes, vivienda, túneles, playas, zoológicos, centros cívicos y aeropuertos.
[2] Arquitecto y urbanista danés. Más información en Wikipedia
[3] CAF, hoy Banco de Desarrollo para América Latina. La sigla CAF es el acrónimo del nombre anterior de la institución: Corporación Andina de Fomento.
[4] La Organización Mundial de la Salud define los determinantes sociales de la salud (DSS) como “las circunstancias en que las personas nacen, crecen, trabajan, viven y envejecen, incluido el conjunto más amplio de fuerzas y sistemas que influyen sobre las condiciones de la vida cotidiana”. Y vale también resaltar que estos importantes conceptos que impactan las políticas de salud alrededor del mundo tienen un origen regional. La efervescencia sociopolítica de los años setenta en América Latina reflejó en la corriente de la Medicina Social una relación explícita entre la estructura social y los procesos de salud y de la enfermedad. Así, la salud/enfermedad quedó vinculada a procesos económicos, a las condiciones laborales, al reconocimiento de clases sociales y de la producción.
[5] OMS, consultado 26 julio 2024
[6] Cuatro organizaciones internacionales han trabajado juntas para promover el enfoque de “Una Sola Salud” en todo el mundo: la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO), el Programa de las Naciones Unidas para el Medio Ambiente (PNUMA), la Organización Mundial de la Salud (OMS) y la Organización Mundial de Sanidad Animal (OMSA).
[7] SALURBAL es un proyecto iniciado por la Universidad de Drexel
[8] La información geográfica se encuentra desagregada en distintos niveles administrativo-territoriales de las ciudades o redefinidos para capturar la expansión urbana y la conurbación que sobrepasa estos límites, como es el caso en muchas de nuestras metrópolis.
[9] El laboratorio forma parte de la Universidad Federal de Minas Gerais (UFMG).
[10] Las ZEIS fueron incorporadas ya en el Estatuto de las Ciudades, ley fundacional en toda América Latina por incorporar específica y taxativamente muchos de los instrumentos de uso de suelo por los que se distingue nuestra región.
[11] PAC (Plan de Aceleración del Crecimiento del Gobierno Federal) en Brasil fue iniciado por la administración de Lula en el 2007 programando la inversión de unos USD 260.000 millones de dólares en el PAC-1 y triplicado durante la presidencia de Dilma Rousseff; ambos dedicados al desarrollo de infraestructura con participación público-privada que incluyó el desarrollo de vivienda social o subvencionada y la regeneración de favelas.